高齢化の進展に伴う手術麻酔が増加する中、麻酔科医の需要も年々高まっています。近年では、産科(無痛分娩)や美容外科にも活躍の場を広げており、幅広い分野に携わることができる診療科です。
フリーランスや開業、サブスペシャルティの取得など、多彩なセカンドキャリアの選択肢があり、キャリアの方向性によって年収も大きく異なります。
このコラムでは、麻酔科医の平均年収や業務内容、働き方による年収の違いなどについて詳しく解説します。
*1:2025年9月時点の「ドクタービジョン」掲載求人をもとに、平均値を算出しています。
*2:2025年12月時点の「ドクタービジョン」掲載求人をもとに、平均値を算出しています。

執筆者:中山 博介
麻酔科医の平均年収
麻酔科医の平均年収は1,581万円*1。今回の調査で対象とした20の診療科の平均年収1,631万円*1よりもやや低い水準です。
都道府県別に見ると、最も平均年収が高いのは新潟県の2,083万円、次いで山形県の1,850万円です。人手不足で麻酔科医の需要が高い地域ほど年収も高い傾向にあります。一方、最下位は鳥取県の1,100万円、次いで福井県の1,275万円と、地域によって大きな差が見られます*1。
各地域の傾向は下表のとおりです。
<麻酔科医の平均年収【地域別】*1>
| 地域 | 麻酔科医の平均年収(万円) |
|---|---|
| 北海道 | 1,762 |
| 東北 | 1,554 |
| 関東 | 1,531 |
| 北陸・信越・東海 | 1,611 |
| 近畿 | 1,576 |
| 中国・四国 | 1,535 |
| 九州・沖縄 | 1,546 |
| 全国平均 | 1,581 |
北海道は科によらず平均年収が高い傾向にあり、麻酔科も同様です。一方、次いで高いのは、先述した新潟県(都道府県別の年収の1位)を含む「北陸・信越・東海エリア」です。首都圏を含む関東エリアの平均年収が最も低いのは、麻酔科に特徴的な傾向と言えます。
このように、地域による年収のばらつきが生じる背景には、各地域における麻酔科医の人数と麻酔件数のバランスが大きく関係しています。
都心部では手術件数も麻酔科医の数も多く、需給が均衡しているため、ほとんどの医療機関で給与単価に大きな差はありません。
一方の地方では、近隣の大学病院から麻酔科医が派遣される場合、給与水準は都心と大きく変わりません。しかし大学病院の人手不足で十分な派遣を得られない民間病院は、求人を募るために高額な給与を提示する必要があるため、その地域における麻酔科医の年収は高くなる傾向にあります。
勤務医の年収分布
次に、麻酔科の勤務医を対象とした年収分布について見てみましょう。少し古いデータにはなりますが、麻酔科医の主たる勤務先の年収分布は下記グラフのとおりです。
<麻酔科医の年収分布>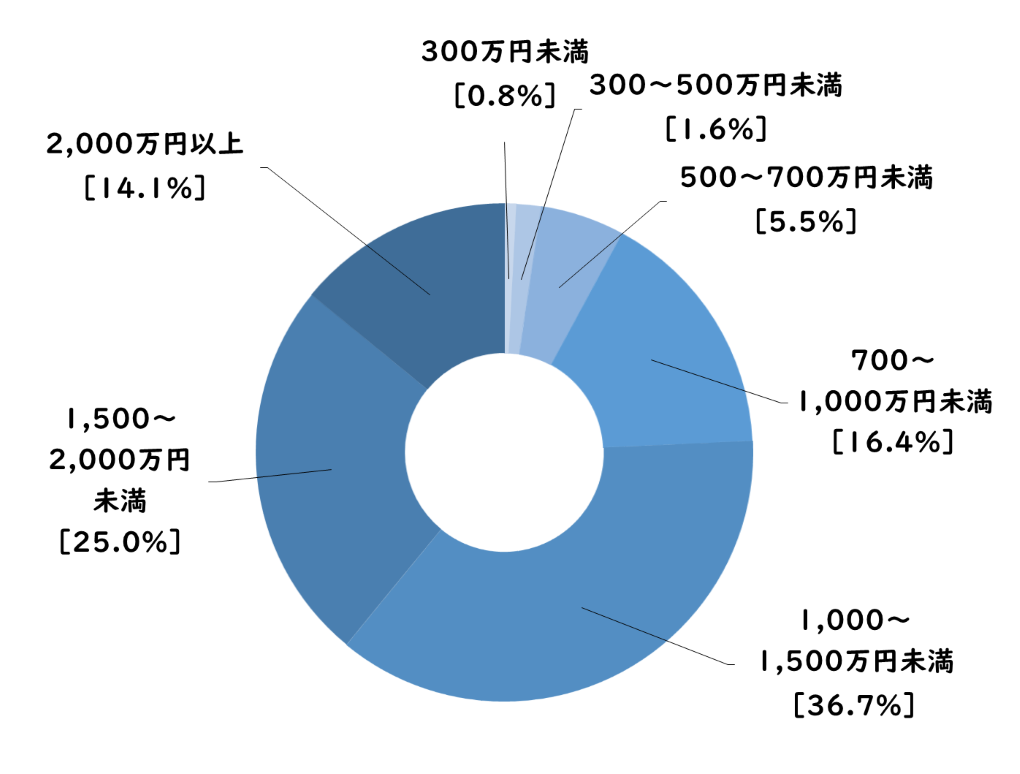
https://www.jil.go.jp/institute/research/2012/documents/0102.pdf(2026年1月15日閲覧)
上記の数値は、あくまで「主たる勤務先」における年収値です。麻酔科医の多くは週に1~2回、非常勤(アルバイト)として他院でも勤務しているため、実際の年収には非常勤収入が上乗せされることになります。
さらに、麻酔科の非常勤給与の単価は8~14万円/日*2(医療機関や地域によって異なる)と、ほかの診療科と比べて高い傾向にあります。そのため、実際の年収は非常勤として働く日数によって大きく異なります。
全身麻酔件数からみる医師の偏在の現状|医療介護福祉政策研究フォーラム 新春座談会「医療提供体制改革の展望―医療機関の機能分化と連携、医師偏在対策を中心に―」(2025年1月)
「勤務医の就労実態と意識に関する調査」|労働政策研究・研修機構
今村聡:日本の近代麻酔の夜明けと麻酔科医の社会的地位 派遣麻酔と麻酔科医の社会的地位:現状と今後の展望.日本臨床麻酔学会誌 39(5):597-601,2019
麻酔科医の業務内容と魅力
麻酔科医のおもな業務内容は下記のとおりです。
- 術前の全身状態の評価
- 麻酔の準備
- 麻酔の実施と手術中の全身管理
- 術後回診による全身状態の評価
術前には、病歴や服薬歴および各種検査結果などをもとに、どのような麻酔法が最適か、麻酔実施の可否も含めて総合的に評価します。
複雑な既往歴を有する場合や、難易度の高い術式が必要となるハイリスクな場合には、外科・内科・集中治療科とともにカンファレンスを開き、術式や麻酔法を慎重に検討します。
手術当日に麻酔薬、麻酔機器、咽頭鏡、気管チューブといった道具一式の準備と点検を行うことも麻酔科医の仕事です。
麻酔を実施したあとは、手術中に起こり得る出血などのさまざまなトラブルに対処しながら、血圧や脈拍、酸素飽和度、電解質などの全身状態を管理します。患者さんが穏やかに覚醒できるよう、疼痛管理も行います。
麻酔科医の業務は"患者さんが麻酔から覚めたら終わり"ではありません。痛みや吐き気など、麻酔にかかわる偶発症を術後回診で確認し、問題があれば適宜対処することも重要な業務です。
麻酔科医の魅力・やりがいとは
麻酔科医である筆者が思う、麻酔科医の最大の魅力は、培ったスキルや経験を活かして柔軟にキャリアを構築できる点です。
麻酔科医の業務は気管挿管や硬膜外麻酔、中心静脈路確保など外科的な手技が多い一方で、麻酔前後の全身状態の評価・管理には内科的な知識も必要不可欠です。外科と内科、両方の性質を持ち合わせているため、進路に悩む医師がまず麻酔科でスキルを学び、培った経験を活かして外科や内科に転科するケースも少なくありません。
また、麻酔科医として成長した後も集中治療・緩和ケア・産科麻酔・区域麻酔など、さまざまなサブスペシャルティが用意されているため、セカンドキャリアの選択肢が豊富なことも魅力です。(後述)
医療機関の方針にもよりますが、専攻医1年目から心臓外科、呼吸器外科、小児外科、産科などの特殊麻酔を経験できることもあり、ほかの診療科に比べて独り立ちが早い傾向にあります。
2年以上麻酔業務に従事すれば標榜医や認定医の資格を取得でき、ほかの医療機関で非常勤として働くことも可能です。若手のうちから柔軟な働き方や大幅な年収アップが見込める点も、キャリアの自由度が高い麻酔科医の魅力と言えるでしょう。
麻酔科医の働き方・セカンドキャリアの特徴

麻酔科医の働き方やセカンドキャリアの選択肢は豊富です。勤務医として長く続ける人もいれば、フリーランスや開業といった選択肢もあります。専門知識やスキルの高め方も多様であり、働き方次第で年収も大きく変わります。
ここでは、代表的な働き方やそれぞれの年収傾向について紹介します。
フリーランスで年収アップを狙う
麻酔科医のセカンドキャリアの一つが、"フリーランス"になることです。
フリーランスは、勤務医や開業医のように主たる勤務先を持つのではなく、日によって異なる医療機関で働くスタイルです。働く時間や場所を自由に選べるほか、大幅な年収アップも期待できます。
たとえば、都心部における麻酔科非常勤の求人相場を例に見てみましょう。相場は1日約12万円*2とされており、年末年始などの休暇を考慮せずに週5日働いた場合、単純計算で年収は約3,120万円(12万円×週5日×52週/年)となります。
一方で、下記のようなデメリットも挙げられます。
- 専門医を維持・更新できない可能性が高い
- 社会保険に加入できない
- 雇用が不安定
フリーランスの麻酔科医に対する給与は、多くの医療機関で専門医資格の有無によって変動します。そのため、フリーランスになるタイミングは専門医取得後(麻酔科医5年目以降)が一般的です。
近年は、専門医の資格維持要件が強化されています。専門医取得後、単一の医療機関で週3日以上麻酔関連の業務に従事することが求められるようになり*3、完全なフリーランスとして専門医資格を保持することは事実上困難となっています。
そのため、主たる勤務先で週3日以上働き、ほかの医療機関で週1~2回非常勤を行う「半フリーランス」としての働き方が主流です。
また、社会保険に加入できないことや、雇用の不安定さもデメリットと言えるでしょう。
開業するケースは少ない
医師のセカンドキャリアの一つとして開業が挙げられますが、麻酔科を標榜して開業するケースは非常に少ないのが現状です。厚生労働省の2023年の統計によると、診療所において麻酔科を標榜する割合は全体の1.7%(ただし重複回答あり)にとどまっています*4。
麻酔科医が開業する場合、ペインクリニックがおもな選択肢となります。しかし、ペインクリニックは保険点数や一般的な認知度が低く、収益源の中心は受診した患者さんの内科的診療となるでしょう。 こうした背景もあり、麻酔科医として培ったスキルや経験を活かしにくいことから、開業に踏み切る麻酔科医はごくわずかに限られています。
一方で、一般的な内科クリニックと同等の収入が得られる場合、内科開業医の平均年収である約2,754万円*5と同水準の年収が期待できます。この場合、麻酔科勤務医の平均年収を大きく上回ります。
緊急手術や心臓外科手術といった負担や責任の重い手術麻酔を担う勤務医と比べると、開業医はワーク・ライフ・バランスを保ちつつ高収入を目指せます。とくに専門医資格を取得し、十分な臨床経験を積んだ40代以降の麻酔科医にとっては、魅力的な選択肢の一つと言えるでしょう。
サブスペシャルティ領域を極める
麻酔科医のセカンドキャリアの一つとして、サブスペシャルティ領域の専門医取得が挙げられます。以下のような領域(資格)があり、麻酔科専門医を取得した上で、より専門性を高めることができます(最短で麻酔科医6年目以降に取得可能)。
- 集中治療専門医
- 心臓血管麻酔専門医
- 区域麻酔認定医
- ペインクリニック専門医 など
サブスペシャルティ領域の資格を取ることで、経験や知識の向上のみならず、昇給や好条件での転職につながり、年収アップも期待できます。
美容外科領域でも活躍できる
麻酔科医のセカンドキャリアの一つとして、今後は美容外科領域での活躍も期待されています。
近年、美容医療の需要は高まっており、美容外科医の増加とともに手術件数も増加傾向です。日本美容外科学会の「全国美容医療実態調査」によれば、年間の外科的手術件数の推移は下図のとおりです。
<外科的手術件数の推移>
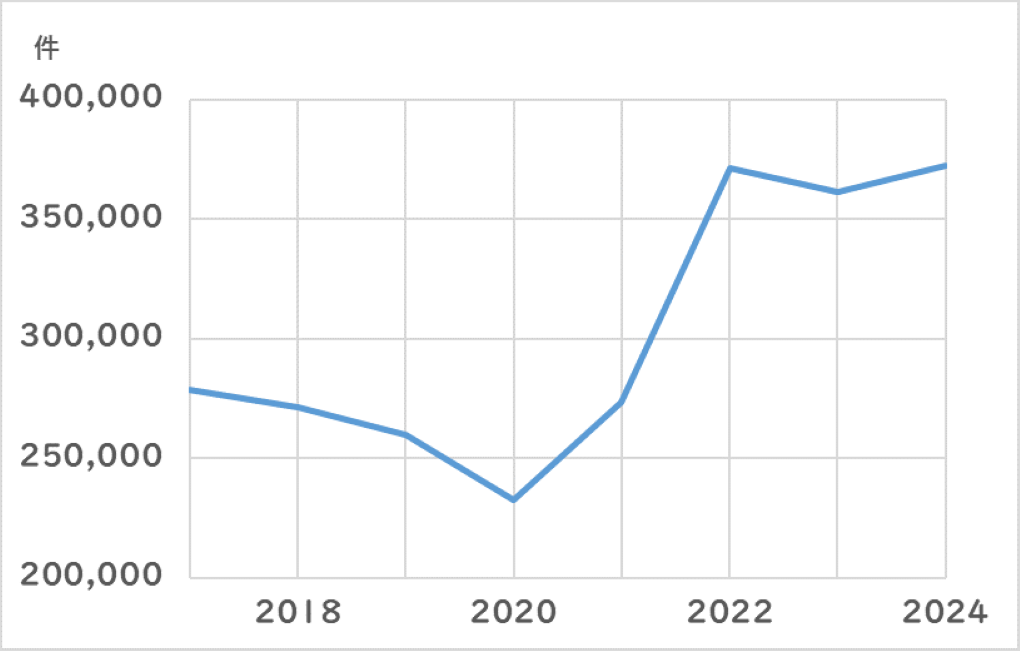
https://www.jsaps.com/explore/8th.html(2026年1月15日閲覧)
コロナ禍の2020年は落ち込んだものの、以降の手術件数は急激に増加しています。これに伴い、手術に必要不可欠な麻酔科のニーズも美容医療業界で高まっています。
美容医療は診療報酬や保険点数に縛られず、自由な価格設定が可能な分野です。そのため、従事する麻酔科医に対して相場以上の給料を支払うクリニックが増える可能性があります。今後、麻酔科医にとって有力なセカンドキャリアの選択肢となるでしょう。
"麻酔科医不足"の原因
麻酔科医の人数は年々増加していますが、業務量に対して充足しているとは言えないのが現状です。日本麻酔科学会は、"麻酔科医の相対的な不足"が続いている現状を繰り返し指摘しています。
麻酔科医が不足するおもな原因は下記のとおりです。
- 各医療機関における麻酔科医の定数が少ない
- 麻酔件数が年々増加している
- 集中治療室(ICU)管理や無痛分娩など、手術室外での業務が増加している
- 求められる安全性が向上している
全国的に手術件数は増加傾向にありますが、各医療機関における麻酔科医の定員枠が限られているため、相対的に麻酔科医が不足しています。
業務の範囲も拡大傾向にあります。集中治療の管理や病棟での無痛分娩管理など、手術室外の業務負担が増えていることも"相対的な不足"の一因です。
また、過去の医療事故を経て、求められる安全性も年々高まっています。かつては、1人の麻酔科医が同時に複数の麻酔管理を行う「並列麻酔」が行われていたこともありましたが、学会はこれを原則禁止としました。安全性向上のための重要な取り組みではありますが、その分、必要な麻酔科医の人数は増えているのが現状です。
こうした課題の解決には、出産や育児と両立しやすい職場環境を整備し、麻酔科医という仕事のやりがいや魅力を普及していくことが重要です。
第1~8回全国美容医療実態調査 最終報告書(公開版)│日本美容外科学会(JSAPS)
70周年記念誌|日本麻酔科学会
NDBオープンデータ|厚生労働省
麻酔科医マンパワー不足に対する日本麻酔科学会の提言|日本麻酔科学会
医師の需給に関する検討会報告書(概要)|厚生労働省
まとめ:今後も需要増加が見込まれる麻酔科医
麻酔科はほかの診療科と同様にハードワークな面もありますが、日々の地道な業務の中にやりがいを感じることができる診療科です。
麻酔科医の人数は年々増加していますが、手術件数も増加しており、近年活躍の幅も広がっています。そのため、今後も需要増加が見込まれる診療科と言えるでしょう。
臓器や診療分野にとらわれず"マルチプレーヤー"を目指す人や、多様な働き方を希望する人にとって、魅力的な選択肢になるのではないでしょうか。