高齢化や医療技術の高度化に伴って、医療費を含む社会保障費が増えていることは誰もがご存知だと思います。しかし、どのように社会保障費の伸びをコントロールしようかという、国や自治体の取り組み「医療費適正化計画」について知っている人は少ないのではないでしょうか。
この記事では、第一期から第三期までの医療費適正化計画を振り返りつつ、2024年4月に始まった「第四期医療費適正化計画」の内容を解説します。

執筆者:三田 大介
医療費適正化計画とは

医療費適正化計画とは、国民の健康増進と医療費適正化のための取り組みです。持続可能な医療制度と医療提供体制の確保を目指し、国と都道府県が保険者や医療従事者などの協力のもとで進めます。2008年4月に第一期が始まり、2024年4月からは第四期に入りました。
日本には国民皆保険があり、保険料を納付さえしていればいつでも、誰もが医療を受けることができます。医療従事者の努力もあり、平均寿命は世界最長、医療水準も高い状態を誇っています。しかし、急速な少子高齢化や経済の低迷、国民の生活スタイルや健康に対する考え方など、時代とともに社会構造や環境は移り変わっています。
今後も国民皆保険を維持して国民の生活の質(QOL:quality of life)の維持・向上を目指すためには、医療費の過度な増大を抑えた上で、良質な医療体制を確保する必要があります。限りある資源を効率的に活用するため、国や都道府県の指針・目標をまとめたものが「医療費適正化計画」なのです。
医療費の適正化を推進するには、国民一人ひとりの意識と行動も重要です。医療費適正化計画では、一人ひとりが若いうちから健康に対する意識を高めるだけでなく、具体的な対策や行動に取り組める環境整備にも重きを置いています。「自分の健康は自ら守る」という意識を持って行動できる社会を目指していると言えるでしょう。
医療費適正化計画の基本理念
医療費適正化計画では、3つの基本理念が提唱されています。
- 住民の生活の質の維持及び向上を図るものであること
- 今後の人口構成の変化に対応するものであること
- 目標及び施策の達成状況等の評価を適切に行うものであること
https://www.mhlw.go.jp/content/12400000/001123574.pdf
つまり、単に医療費を削減するのではなく、国民の健康・生活の質を損なわずに、中長期的な目線で計画を立て実行していくことを理念としています。
社会保障費の推移・見通し
医療費適正化計画の内容を掘り下げる前に、社会保障費が抱える課題を振り返ってみましょう。
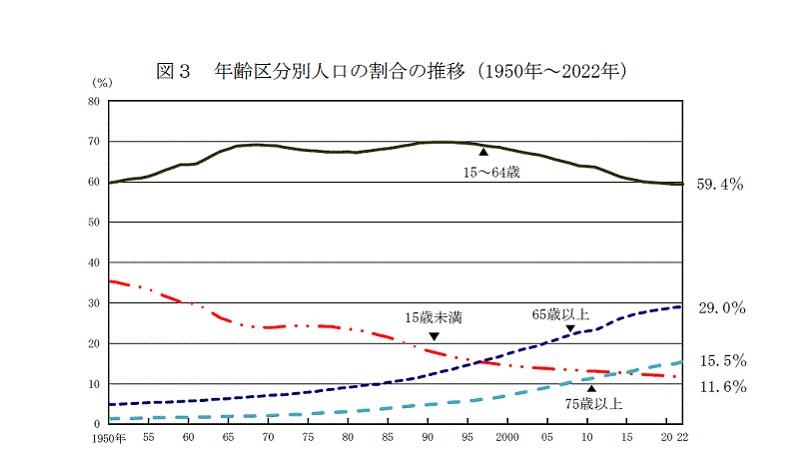
2024年3月現在、日本の人口は1億2,397万人(概算値)*1です。2008年の1億2,808万人*2をピークに、2011年以降は一貫して減少してきました。
高齢者人口(65歳以上)は増加を続けており、2024年3月には3,623万人(29.2%)、うち75歳以上は2,039万人(16.4%)*1に達しています。一方で子どもや生産年齢人口の減少も進んでおり、15歳未満は1,403万人(11.3%)、15~64歳人口は7,371万人(59.5%)*1となりました。こうした傾向は今後も続く見通しです。
https://www.stat.go.jp/data/jinsui/2022np/index.html
さらに医療技術の高度化もあり、医療・年金・福祉にかかる社会保障費は年々増加しています。1970年には3.5兆円であったのが、2023年には134.3兆円(予算ベース)*3となりました。この間に国内総生産(GDP)も増えていますが、対GDP比で見ても増加傾向です。
増大する社会保障費を支えるため、国民負担率も増加しています。医師の皆さんの中にも、給与の手取りの低さに嘆いている人もいるでしょう。国民負担率の増加が一概に悪いというわけではありませんが、近年は賃金の伸び幅に比べて負担感が増していると言えます。
このように、増え続ける社会保障費と、それを支える国民負担のギャップが大きいことが日本社会の課題であり、医療費適正化計画が立ち上がる背景になっています。
人口推計―2024年(令和6年)3月報―|総務省統計局(*1)
統計トピックス No.119 統計が語る平成のあゆみ|総務省統計局(*2)
人口推計(2022年(令和4年)10月1日現在)|総務省統計局
社会保障制度改革 給付と負担について|厚生労働省(*3)
令和3(2021)年度 社会保障費用統計の概要|国立社会保障・人口問題研究所
主要労働統計指標 国民負担率|労働政策研究・研修機構
これまでの医療費適正化計画
それでは、医療費適正化計画の具体的な内容を見ていきましょう。まずはこれまでの実施状況(第一期~第三期)を振り返ります。
第一期医療費適正化計画
第一期は2008~2012年度に実施されました。国民の健康増進に向けて掲げられた目標のうち、「特定健康診査実施率70%」や「特定保健指導実施率45%」には届かなかったものの、すべての都道府県で計画実施前より上昇しました。医療の効率化の面では、医療機関の機能分化や連携、在宅医療・地域ケアを推進したことで、入院期間を短縮することができました。
医療費は、2008年度の見通し34.5兆円に対して実績34.1兆円、2012年度は見通し38.6兆円に対して実績38.4兆円と、削減を達成しました。
第二期医療費適正化計画
第二期は2013~2017年度に実施されました。第一期の結果もふまえ、特定健診・保健指導実施率の向上、地域の実情を反映した地域医療構想の策定などが目標とされました。達成はできませんでしたが、それぞれ前進は見られています。
2017年度の医療費は、見通しから2.2兆円の削減を達成しました。
第三期医療費適正化計画
第三期は2018~2023年度に実施されました。医療計画(地域医療構想)に基づく病床機能の分化・連携の推進や糖尿病の重症化予防、特定健診・保健指導の推進、後発医薬品の使用促進、医薬品の適正使用を盛り込んでいるのが特徴です。
しかし、2020年からは新型コロナウイルス感染症の大流行がありました。とくに特定健診・保健指導の実施率やメタボリックシンドローム該当者・予備軍の減少率はこの影響を受け、大きく減少しました。
2024年3月に期間を終えたばかりであり、最終的な報告が今後されることでしょう。
第三期医療費適正化計画(2018~2023年度)について|厚生労働省
▼関連記事はこちら
医療費適正化計画とは?第一期から第三期までの変遷とこれから
「地域医療構想」とは?概要や策定経緯、2040年に向けた新たな取り組みを解説
第四期医療費適正化計画

第四期医療費適正化計画は、2024~2029年度の6年間で実施されます。これまでの計画を引き継いで、第四期でも国民の健康増進と医療の効率的な提供を目標に、取り組みをより効率化させることを目指します。生活習慣病を中心とした入院受療率が上昇していることから、若年期からの生活習慣病予防が改めて注目されているほか、要介護認定率が著しく上昇する85歳以上の人口が今後も増加することを見込んだ予防も重要視しています。
目標達成に向けた取り組みの中で、医療DX(デジタルトランスフォーメーション)による情報活用を推進していることも、第四期の特徴です。
既存の目標
健康増進に向けては、引き続き特定健診・保健指導実施率の向上やメタボリックシンドローム該当者・予備軍の減少、たばこ対策、予防接種といった目標が掲げられています。
【健康増進に向けた基本的事項と数値目標の例】
| 目標項目 | 2029(令和11)年度の目標値 |
|---|---|
| 特定健康診査の実施率 | 70%以上 |
| 特定保健指導の実施率 | 45%以上 |
| メタボリックシンドロームの該当者及び予備群の減少率 | 25%以上 |
https://www.mhlw.go.jp/content/12400000/001123574.pdf
達成するためには、アウトカム評価やICT(Information and Communication Technology)活用が期待されます。
医療の効率的な提供に向けては電子処方箋の活用による薬局・処方医の連携強化(重複投薬・多剤投与の適正化)、後発医薬品の使用促進(数量ベースで目標80%以上)が掲げられています。
新たに設定された目標
第四期では、「複合的なニーズを有する高齢者への医療・介護の効果的・効率的な提供等」と「医療資源の効果的・効率的な活用」の2つが新たな目標として設定されました。
複合的なニーズを有する高齢者への医療・介護の効果的・効率的な提供等
具体的には、疾病予防・介護予防の推進を目指すものです。加齢に伴う身体的・精神的・社会的な特性をふまえた医療・介護の連携が求められます。
医療資源の効果的・効率的な活用
効果が乏しいエビデンスがある医療を回避することや、医療資源に地域差がある医療(外来での白内障手術や化学療法、リフィル処方箋など)を地域に合わせて効率的に運用することを目指します。
「効果が乏しいエビデンスがある医療」の例として、急性気道感染症・急性下痢症に対する抗菌薬の処方が挙げられています。これを回避することは医療費抑制だけでなく、耐性菌など抗菌薬適正使用の観点からも有用です。
目標達成のための体制構築
こうした目標を達成するための取り組みを円滑に進めていくには、実際に計画を進めていく都道府県が関係者と連携できる体制を構築することが重要です。
そこで、保険者協議会という組織を置くこと、医療従事者の参画を促していくことが定められました。保険者に対しては、医療費見込みに基づく保険料の試算を求めています。
都道府県は、目標達成状況を評価・公表しながら取り組みを進めていきます。医療費が見込みを著しく上回る場合、要因の分析と解消に向けた対応が求められます(努力義務)。分析によって抽出される課題は、第五期計画の作成にも活用されます。
医療費適正化計画の実例:東京都

医療費適正化計画で定めた目標に対し、取り組みを進めていくのは都道府県です。国が基本方針と目標を設定し、各都道府県が数値目標と取り組みの方向性を設定します。ここでは東京都の事例を見てみましょう。
都民の特定健診実施率は、2021年度は全国平均を上回る65.4%でしたが、特定保健指導実施率は全国平均を下回る23.1%でした。後発医薬品の数量シェアは76.4%で、これも全国平均より低くなっています。いずれも目標数値に達していないため、デジタル化などを活用しながら目標達成に向けた取り組みを進めていくとしています。
医療費は2021年度の実績4兆6,155億円に対し、2029年度は当初5兆7,778億円と見込まれていました。第四期計画の下で適正化されれば、5兆7,212億円になると推計しています。この差分566億円の内訳は、特定健診等の実施率向上で13億円、後発医薬品の使用促進で419億円、外来医療費の地域差縮減で133億円となっています。医療費適正化計画に基づく取り組みで、大きな削減成果が見込まれていると言って良いでしょう。
医師・医療従事者が現場で働く上で意識したいこと
どれだけ政策が練られたとしても、最終的に医療を提供するのは医師・看護師・薬剤師などの医療従事者です。先述したように、第四期では保険者・医療従事者との連携が強調されています。
日ごろの診療で、むやみに医療費を増大させようとしている人は少ないでしょうが、国や都道府県の取り組みを知り、自身の勤務する施設が地域でどのような役割を担うのか把握することで、私たちも医療費の抑制と国民の健康・生活の質向上に貢献できます。
具体的には、後発医薬品の採用・処方、抗菌薬の適正使用、リフィル処方などの手段があります。医師会や病院の活動(市民公開講座、メディア発信など)を通して国民の健康意識を高めることも有効でしょう。
まとめ
社会保障費・医療費の増加は避けられないことですが、際限なく増えていくのは好ましくありません。しかし、やみくもに減らそうとしても効果がないばかりか、国民の健康を損ねてしまう可能性もあります。
医療費の適正化と国民の健康増進は、決して対立する概念ではありません。国の抱える課題や取り組みを知り、それに沿う医療を提供できると良いのではないでしょうか。
医療費適正化計画について|厚生労働省










