医師の皆さん、「Access抗菌薬」(アクセス抗菌薬)という言葉をご存知でしょうか。世界保健機関(WHO)が提唱する「AWaRe(Access・Watch・Reserve)分類」のAccess群に属する抗菌薬で、一般的な感染症の第一選択薬として入手しやすく、耐性化の懸念が少ないことが特徴です。
Access抗菌薬を治療の中心に置くことで、薬剤耐性(AMR)の進行を抑制できると考えられており、近年世界的に推奨されています。
この記事ではAccess抗菌薬の定義や使用比率、日本で使われている薬剤一覧、AMR対策や診療報酬との関連を解説します。

執筆者:Dr.SoS
Access抗菌薬とは
Access抗菌薬(アクセス抗菌薬)とは、一般的な感染症の第一選択または第二選択薬として使用される、耐性化の懸念の少ない抗菌薬を指します。
これは世界保健機関(WHO)が提唱した「AWaRe分類」(アウェア分類)にもとづく概念で、Accessのほかに「Watch」(ウォッチ)と「Reserve」(リザーブ)というカテゴリが存在します。
【抗菌薬の適正使用を評価するAWaRe分類】
| Access | 一般的な感染症の第一選択または第二選択として使用される抗菌薬 |
|---|---|
| Watch | 限られた疾患や適応にのみ使用が求められる抗菌薬 |
| Reserve | 最後の手段として使用すべき抗菌薬 |
https://amr.jihs.go.jp/pdf/20241030_press.pdf(2025年10月8日閲覧)
Accessは一般的な感染症に適した抗菌薬であり、安全かつ効果的に低コストで使用できるだけでなく、仮に耐性化してもほかの抗菌薬の選択肢が多くあります。WHOは、各国が使用する抗菌薬のうち、Access抗菌薬の割合を60%以上にすることを目標としています(後述)。
これに対して「Watch」と「Reserve」は、耐性化の際に取り得る選択肢が少ないことから、できるだけ使用を避けるべきとされています。Watchは限られた適応にのみ使用し、Reserveはほかの手段が使えなくなった場合の最後の手段として使用する(それまでは"保存"すべき)抗菌薬と位置付けられています。
AWaRe classification of antibiotics for evaluation and monitoring of use, 2023|World Health Organization(WHO)
ニュースレター「AWaRe分類は抗菌薬適正使用支援ツールの1つ 最新のAMR対策と診療報酬加算」(2024年10月30日)|国立健康危機管理研究機構(旧 国立国際医療研究センター) AMR臨床リファレンスセンター
Access抗菌薬の具体例【一覧】
それでは、具体的にどの抗菌薬がAccess群に分類されるのか、確認していきましょう。
Access抗菌薬は国際的な分類のため、日本で使われない抗菌薬も含まれています。ここでは日本の臨床で使われている薬剤に限定し、内服薬と注射薬(点滴薬)に分けて記載します(2024年8月末時点の販売終了品目を除く)。
内服薬
- ドキシサイクリン
- テトラサイクリン
- クロラムフェニコール
- アンピシリン
- アモキシシリン
- バカンピシリン
- ベンザチンベンジルペニシリン
- アモキシシリン/クラブラン酸
- スルタミシリン
- セファレキシン
- セフロキサジン
- スルファメトキサゾール/トリメトプリム
- クリンダマイシン
- メトロニダゾール
- チニダゾール
https://amrcrc.jihs.go.jp/surveillance/030/20181128172757.html(2025年10月8日閲覧)
注射薬(点滴薬)
- クロラムフェニコール
- アンピシリン
- ベンジルペニシリン
- ベンザチンベンジルペニシリン
- アンピシリン/スルバクタム
- セファロチン
- セファゾリン
- スルファメトキサゾール/トリメトプリム
- クリンダマイシン
- ゲンタマイシン
- アミカシン
- メトロニダゾール
- スペクチノマイシン
https://amrcrc.jihs.go.jp/surveillance/030/20181128172757.html(2025年10月8日閲覧)
Access抗菌薬が重視される理由

WHOが音頭を取ってその使用比率を高めようとしていることからわかるように、Access抗菌薬の使用は近年、世界的に重視されています。その理由を詳しく見ていきましょう。
AMR対策
Access抗菌薬の使用比率を高める最大の利点はAMR(anti-microbial resistance)、日本語で「薬剤耐性」への対策です。主に抗菌薬(抗生物質)に対する抵抗性を意味しており、既存の抗菌薬が効果を発揮できなくなるおそれをはらむため、公衆衛生上の大きな課題とされています。
AMR対策においてとくに重要なのが、「抗菌薬の適正使用」です。広域抗菌薬ほど適正使用が求められることから、狭域スペクトラムを持つ傾向のあるAccess抗菌薬の比率を高めることが、AMR対策として重要とされているのです。
「耐性菌」とは?薬剤耐性(AMR)の原因や対策など基本事項を解説【医師向け】
診療報酬加算で問われる「使用比率」
日本でもAccess抗菌薬の使用比率は増えつつありますが、2023年時点で22.9%と、WHOの掲げる60%には遠く及ばないのが現状です(下図)*1。
【AWaRe分類により分類した抗菌薬の使用動向】
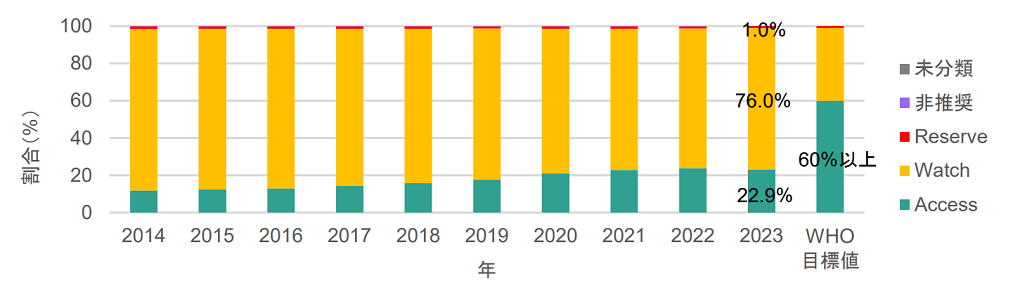
https://www.mhlw.go.jp/content/10900000/001466659.pdf(2025年10月9日閲覧)
そこで、厚生労働省は2024(令和6)年度の診療報酬改定で「抗菌薬適正使用体制加算」という項目を新設し、算定条件に「自施設におけるAccess抗菌薬の使用比率」を盛り込みました。 施設基準の一つとして、以下のように言及されています。
直近6か月において使用する抗菌薬のうち、Access抗菌薬に分類されるものの使用比率が60%以上又はサーベイランスに参加する診療所全体の上位30%以内であること。
https://www.mhlw.go.jp/content/12404000/001293317.pdf(2025年10月8日閲覧)
現在、Access抗菌薬はこの加算と関連して語られることも多く、診療報酬について調べる際に初めてAccess抗菌薬という言葉を知った先生方も少なくないのではないでしょうか。
なお、使用比率はWHOの集計方法に準拠し、「総量/DDD」で計算されます。
DDD(difined daily dose)は「医薬品の主な適応症に対する成人の1日仮想平均維持量」を示す指標で、たとえばセファゾリンであれば「3 g」となります*2。
薬剤耐性(AMR)ワンヘルス動向調査年次報告書2024(サマリ版)|厚生労働省(*1)
基本診療料の施設基準等及びその届出に関する手続きの取扱いについて(令和6年3月5日保医発0305第5号通知)|厚生労働省
抗菌薬使用量集計マニュアル Ver1.1|国立健康危機管理研究機構 AMR臨床リファレンスセンター(*2)
▼「抗菌薬適正使用体制加算」に関する詳しい記事はこちら
「抗菌薬適正使用体制加算」とは?AMR対策との関連や算定要件・今後の展望を考察
臨床における抗菌薬選択の注意点
ここでは、実臨床における抗菌薬の選択について考えてみましょう。
抗菌薬の第一選択と移行タイミング
先述のとおり、Access抗菌薬の多くは日常診療で遭遇頻度の高い市中感染症の第一・第二選択薬として推奨されているものです。
疾患の例は、一般的な上気道感染や軽症市中肺炎、単純性尿路感染症、皮膚・軟部組織感染症などです。これらは広域抗菌薬に頼らなくても、アモキシシリンやセファレキシンなどのAccess抗菌薬で十分な治療効果が期待できます。
このような感染症に対しては、"まずAccess"という診療文化を根付かせていくことが大切でしょう。
Access抗菌薬による治療開始後、ほかの抗菌薬への移行が必要な場合もあります。たとえば、Access抗菌薬で症状の改善がみられない場合、培養で耐性菌が検出された場合などです。48〜72時間を目安に、Watch/Reserve抗菌薬への切り替えを検討する必要があります。
移行タイミングを逃さないよう、適切なフォローアップが重要になるでしょう。
Access抗菌薬を選択する妥当性
Access抗菌薬の使用が推奨されているとはいえ、臨床では常にAccess抗菌薬を選択することが正しいわけではありません。疾患や状況によっては、ほかの抗菌薬を選択することがベターな場合もあります。
たとえば、結核や肺非結核性抗酸菌(NTM)症の第一選択薬として用いられることの多いリファンピシン・ストレプトマイシン・クラリスロマイシンなどは、いずれもWatchに分類されています。
また、重症感染症で抗菌薬を"外す"ことが致命的となる状況では、最初から広域薬を選択することが妥当でしょう。
"まずAccess"はたしかに大切なマインドですが、使用比率という数字に引っ張られ過ぎず、"Watchの処方をためらわない"こともあわせて認識しておく必要があります。
Access抗菌薬をめぐる課題
Access抗菌薬の使用を促進していく上では、まだ多くの課題があります。日本においては、主に以下の点が選択の障壁になっていると言えるでしょう。
- 医薬品の供給不足
- 医師の処方意識
- 患者さんの要望
医薬品の供給不足
ここ数年、セファゾリンやアンピシリンといったAccess抗菌薬が相次いで供給不安や欠品に陥りました。背景には、製造が他国に集中している点、低薬価で利益が小さいために製造インセンティブが生じづらい点があります。薬剤を入手できないことから、臨床ではやむを得ず広域薬の処方へ切り替えるケースが発生し、AMR対策の観点からも問題となっています。
こうした事態を受けて、厚生労働省は2023年に『抗菌性物質製剤に係る安定供給確保を図るための取組方針』を公表しました。セファゾリンやアンピシリン/スルバクタムを対象に、日本国内で供給が途絶しないよう、原薬の製造や備蓄体制の構築支援など、さまざまな規定が設けられています。
安定確保医薬品の選定及びカテゴリ設定についてのご報告と供給不安が生じた場合の診療の選択肢の提示の検討について(依頼)(令和3年7月7日医政発0707第6号通知)|厚生労働省
アモキシシリン供給不足:抗菌薬が不足する原因とは|浜松市内科医会
抗菌薬の安定供給に向けた提言(日本化学療法学会・日本感染症学会・日本臨床微生物学会・日本環境感染学会・日本小児感染症学会)|日本化学療法学会
抗菌性物質製剤に係る安定供給確保を図るための取組方針(令和5年1月19日)|厚生労働省
▼関連記事はこちら
「後発医薬品」の現状は?バイオシミラーとの違いや使用割合、課題を解説【医師向け】
医師の処方意識

Access抗菌薬の使用を促進していくためには、処方する医師の意識改革や教育が必要です。
研修医や若手医師が "まずAccess"の原則を学べるよう、感染症診療の教育体制を強化することや、症例カンファレンスにおいて「なぜ広域薬を選んだか」「いつからAccess抗菌薬に戻せるか」という観点を積極的に盛り込んでいく取り組みなどが考えられます。
細菌感染症か否かを的確に診断することも、抗菌薬の「不必要な使用」を減らしていく意味で重要です。たとえば、急性咽頭炎ではCentor Score(センタースコア)や迅速検査、肺炎では胸部X線やCTなど、複数の検査を組み合わせることで診断確度を上げられれば、抗菌薬の不必要な処方を減らすことにつながるでしょう。
患者さんの理解
Access抗菌薬の使用を促進していくためには、患者さん側の意識変革も重要です。
患者さんの中には、狭域薬を「効かない薬」と誤解する人も少なくありません。医師がAccess抗菌薬を処方しても、患者さんが服用しなければAMR対策としては不十分です。
待合室・診察室や薬局で、狭域薬でも十分効果があることや、耐性菌を減らすために重要であることを啓発する、あるいは直接説明をして患者さんの理解を深めることが有効でしょう。
まとめ
この記事では「Access抗菌薬」について見てきました。薬剤耐性を持つ細菌が増加することで、これまで使われてきた抗菌薬が有効性を失い、感染症治療が困難になるおそれがあります。このため耐性化の懸念が少ない「Access抗菌薬」の処方が世界的に推進されています。
一方で、医薬品の供給不足の問題や、広域抗菌薬を好んで処方する習慣、患者さんからの希望に応じる姿勢などを含む複合的な課題もあります。
将来にわたって医療の持続可能性を保つため、Access抗菌薬を適切に使う診療文化を根付かせていくことが重要と言えるでしょう。
薬剤耐性(AMR)対策|厚生労働省
かしこく治して、明日につなぐ~抗菌薬を上手に使って薬剤耐性(AMR)対策~|国立健康危機管理研究機構 AMR臨床リファレンスセンター
医療従事者向けツール・資材など|国立健康危機管理研究機構 AMR臨床リファレンスセンター
※URLは各サイトの利用規約等に従い、一部は許諾を得て掲載しています。